Il vaiolo delle scimmie (Monkeypox, MPX)
A partire dal 7 maggio 2022 diversi Paesi hanno segnalato casi di vaiolo delle scimmie Monkeypox (MPX). Anche in Italia il 20 maggio è stato confermato il primo caso in un uomo che ha richiesto l'ospedalizzazione.
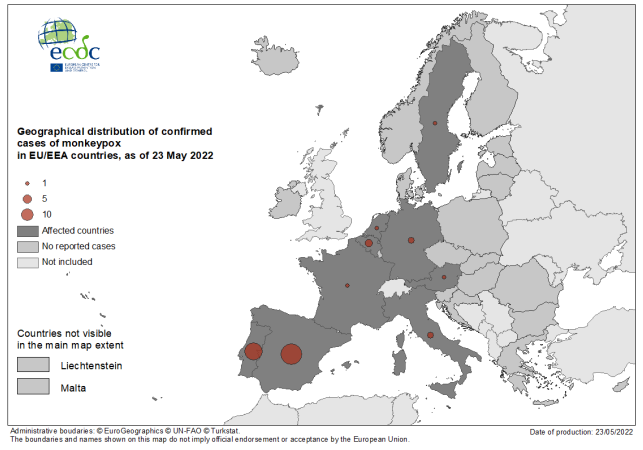
Al 23 maggio 2022, sono stati segnalati 68 casi confermati in otto Stati membri dell'UE/SEE e almeno altri 42 casi sospetti sono in fase di indagine. Non si sono verificati decessi nei recenti casi di infezione. Sono stati segnalati casi anche al di fuori dell'Europa: Canada, Stati Uniti, Australia, Israele, Svizzera.
Cos’è il vaiolo delle scimmie?
Il vaiolo delle scimmie è una malattia rara causata dall'infezione del virus del vaiolo delle scimmie. Il virus del vaiolo delle scimmie appartiene al genere Orthopoxvirus della famiglia Poxviridae.
Il vaiolo delle scimmie è stato scoperto per la prima volta nel 1958, quando si verificarono due focolai di una malattia simile al vaiolo in colonie di scimmie da laboratorio. Il primo caso umano di vaiolo fu registrato nel 1970 nella Repubblica Democratica del Congo.
Da allora, il vaiolo delle scimmie è stato segnalato in diversi Paesi dell'Africa centrale e occidentale. Al di fuori dell'Africa si sono verificati casi di vaiolo delle scimmie negli Stati Uniti, in Israele, a Singapore e nel Regno Unito, per lo più legati a viaggi internazionali o all'importazione di animali.
Il serbatoio naturale del vaiolo delle scimmie rimane sconosciuto. I roditori africani e i primati non umani (come le scimmie) possono ospitare il virus e infettare le persone.
Quali sono i sintomi del vaiolo delle scimmie?
Nell'uomo i sintomi del vaiolo delle scimmie sono simili, ma più lievi, a quelli del vaiolo. Il vaiolo delle scimmie esordisce con febbre, mal di testa, dolori muscolari e spossatezza. La differenza principale tra i sintomi del vaiolo e quelli del vaiolo delle scimmie è che il vaiolo delle scimmie provoca linfoadenopatia, mentre il vaiolo non la provoca. Il periodo di incubazione del vaiolo delle scimmie è solitamente di 7-14 giorni, ma può variare da 5 a 21 giorni.
La malattia inizia con: febbre, mal di testa, dolori muscolari, mal di schiena, linfonodi gonfi, brividi, spossatezza. Entro 1 o 3 giorni (a volte dopo) dalla comparsa della febbre, il paziente sviluppa un'eruzione cutanea, che spesso inizia sul viso e si diffonde ad altre parti del corpo.
Le lesioni progrediscono attraverso i seguenti stadi prima di scomparire: macule, papule, vescicole, pustole, croste,
La malattia dura in genere 2-4 settimane. In Africa, è stato dimostrato che il vaiolo delle scimmie può causare la morte in 1 persona su 10 che contrae la malattia.
Come fare diagnosi di vaiolo delle scimmie?
La diagnosi è essenzialmente clinica, basata su anamnesi e sintomatologia. La diagnosi differenziale include la varicella, il morbillo, le infezioni batteriche della pelle, la scabbia, la sifilide e le allergie associate ai farmaci. La conferma oggi avviene essenzialmente tramite test di laboratorio, in particolare l’analisi di campioni biologici con RT-PCR. Per questa analisi è preferibile usare materiale proveniente da croste e fluidi respiratori piuttosto che il sangue, dato che la viremia ha durata limitata.
Per le indagini sui contatti, in alcuni laboratori è disponibile la rilevazione di IgM e IgG. L'immunoistochimica può essere potenzialmente utilizzata per identificare gli antigeni nei campioni bioptici.
Come si trasmette il vaiolo delle scimmie?
La trasmissione del virus del vaiolo delle scimmie avviene quando una persona entra in contatto con il virus da un animale, da un essere umano o da materiali contaminati dal virus. Il virus entra nell'organismo attraverso ferite della pelle (anche se non visibili), le vie respiratorie o le membrane mucose di occhi, naso, bocca.
La trasmissione da animale a uomo può avvenire attraverso il morso, il graffio, la preparazione della selvaggina, il contatto diretto con i fluidi corporei, con il materiale della lesione o il contatto indiretto con il materiale della lesione, ad esempio attraverso la lettiera contaminata.
Si ritiene che la trasmissione da uomo a uomo avvenga principalmente attraverso grandi goccioline respiratorie (droplets). Le goccioline respiratorie in genere non possono viaggiare per più di qualche metro, quindi è necessario un contatto prolungato faccia a faccia. Altri metodi di trasmissione da uomo a uomo includono il contatto diretto con i fluidi corporei (ad esempio durante i rapporti sessuali) o il materiale delle lesioni e il contatto indiretto con il materiale delle lesioni, ad esempio attraverso indumenti o biancheria contaminati.
Come si può prevenire il vaiolo delle scimmie?
Esistono diverse misure che possono essere adottate per prevenire l'infezione da virus del vaiolo delle scimmie:
- evitare il contatto con animali che potrebbero ospitare il virus (compresi gli animali malati o trovati morti in aree in cui si verifica il vaiolo delle scimmie);
- evitare il contatto con materiali, come le lettiere, che sono stati a contatto con un animale malato;
- isolare i pazienti infetti da altre persone che potrebbero essere a rischio di infezione;
- lavare bene le mani dopo il contatto con animali o persone infette;
- utilizzare correttamente i dispositivi di protezione individuale (DPI) durante l'assistenza ai pazienti.
JYNNEOS (noto anche come Imvamune o Imvanex) è un vaccino autorizzato negli Stati Uniti per prevenire il vaiolo e il vaiolo delle scimmie. Poiché il virus del vaiolo delle scimmie è strettamente correlato al virus che causa il vaiolo, il vaccino contro il vaiolo può anche proteggere le persone dal contrarre il vaiolo delle scimmie. Dati provenienti dall'Africa suggeriscono che il vaccino antivaioloso è efficace almeno all'85% nella prevenzione del vaiolo delle scimmie. L'efficacia di JYNNEOS contro il vaiolo delle scimmie è stata stabilita da uno studio clinico sull'immunogenicità di JYNNEOS e da dati di efficacia ottenuti da studi sugli animali. Gli esperti ritengono inoltre che la vaccinazione dopo un'esposizione al vaiolo delle scimmie possa aiutare a prevenire la malattia o a renderla meno grave.
Come si cura il vaiolo delle scimmie?
Molti individui infettati dal virus del vaiolo delle scimmie in assenza di una terapia specifica hanno un decorso lieve e autolimitante della malattia. Tuttavia, la prognosi per il vaiolo delle scimmie dipende da molteplici fattori, quali lo stato di vaccinazione precedente, lo stato di salute basale, le malattie concomitanti e le comorbidità. Le persone che dovrebbero essere prese in considerazione per il trattamento potrebbero essere:
- persone con malattia grave (ad esempio, malattia emorragica, lesioni confluenti, sepsi, encefalite o altre condizioni che richiedono l'ospedalizzazione);
- persone che possono essere ad alto rischio di malattia grave (persone immunodepresse, bambini fino agli 8 anni, donne in gravidanza/allattamento, persone con una o più complicanze - ad esempio, infezione batterica secondaria della pelle, gastroenterite con grave nausea/vomito, diarrea o disidratazione, broncopolmonite);
- persone con infezioni aberranti da virus del vaiolo delle scimmie che includono il suo impianto negli occhi, nella bocca o in altre aree anatomiche in cui l'infezione da virus del vaiolo delle scimmie potrebbe costituire un rischio maggiore (ad esempio, i genitali o l'ano).
Attualmente non esiste un trattamento specifico approvato per le infezioni da virus del vaiolo delle scimmie. Il trattamento è principalmente sintomatico e di supporto (alleviamento della febbre e del prurito, idratazione), compresa la prevenzione e il trattamento delle infezioni batteriche secondarie. Gli antivirali tecovirimat, brincidofovir e cidofovir sono potenziali opzioni per i casi gravi. Solo il tecovirimat è autorizzato in Europa per il trattamento di infezione da Orthopoxvirus. Il tecovirimat è disponibile nelle formulazioni orale (capsula da 200 mg) e iniettabile per via endovenosa. Attualmente esistono dati limitati sull'efficacia e la sicurezza, ma sono in corso studi clinici in Africa.
Distribuzione geografica dei casi confermati di MPX nei Paesi dell'UE/SEE, al 23 maggio 2022
credit: ECDC
Al fine di proteggere se stessi e gli altri, la Circolare del 25 maggio 2022 del Ministero della Salute prevede che i casi confermati e sospetti di MPX si mettano in autoisolamento.
Fonti: European Centre for Disease Prevention and Control. Monkeypox multi-country outbreak – 23 May 2022. ECDC: Stockholm; 2022.
Centers for Disease Control and Prevention, National Center for Emerging and Zoonotic Infectious Diseases (NCEZID), Division of High-Consequence Pathogens and Pathology (DHCPP). Monkeypox.
Ufficio Stampa Istituto Superiore della Sanità. Monkeypox o vaiolo delle scimmie, cosa sappiamo. 19 maggio 2022.
Ministero della Salute. Casi di vaiolo delle scimmie. Aggiornamento sulla situazione epidemiologica e indicazioni per la segnalazione, il tracciamento dei contatti e la gestione dei casi. Circolare 25 maggio 2022.