Antitrombotici nei pazienti COVID-19 ambulatoriali
Uno studio suggerisce che non trattare con antitrombotici i pazienti COVID-19 ambulatoriali sintomatici ma clinicamente stabili può essere la migliore linea d'azione.
La terapia antitrombotica non è indicata nei pazienti COVID-19 ambulatoriali sintomatici ma stabili
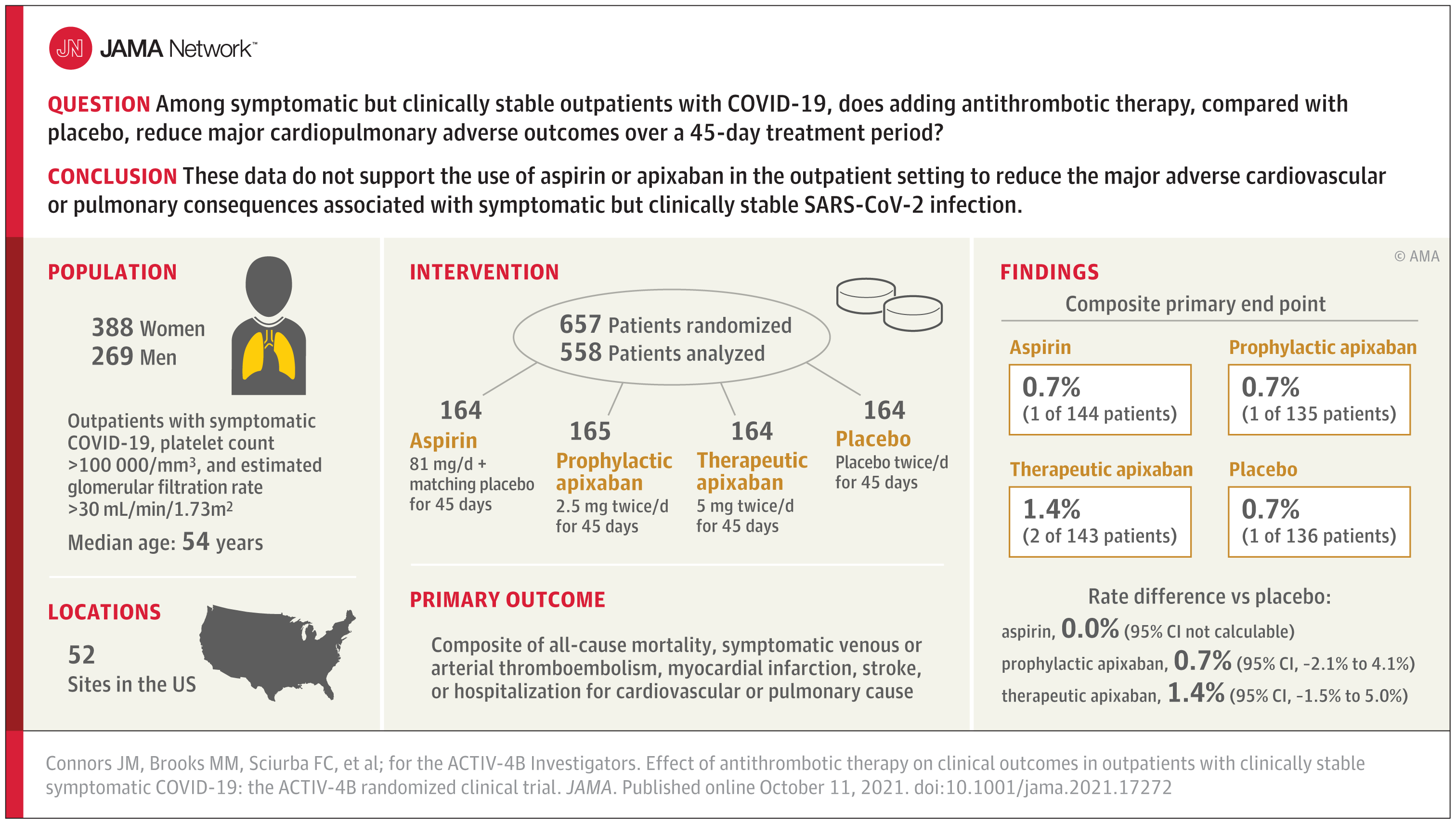
Uno studio pubblicato su JAMA ha analizzato se tra i pazienti COVID-19 ambulatoriali sintomatici ma clinicamente stabili l'aggiunta della terapia antitrombotica, rispetto al placebo, riduca le complicanze cardiopolmonari maggiori in un periodo di trattamento di 45 giorni. I risultati suggeriscono che non trattare questi pazienti con terapia anticoagulante o anticoagulante può essere la migliore linea d'azione.
I pazienti critici con infezione da SARS-CoV-2 presentano un aumento del rischio di trombosi arteriosa e venosa, che spesso si manifesta come trombosi microvascolare polmonare che può compromettere gravemente le cure e complicare la polmonite da COVID-19. Ad oggi, una serie di studi clinici randomizzati ha valutato l'utilità di interventi anticoagulanti e antiaggreganti nei pazienti COVID-19 ospedalizzati. Controversa invece l'opportunità di prescrivere questi farmaci nei pazienti COVID-19 ambulatoriali clinicamente stabili, data l’assenza di studi randomizzati in questo contesto. La questione è di notevole importanza per la salute pubblica, poiché la maggior parte degli individui infettati da SARS-CoV-2 non richiede l'ospedalizzazione e viene trattata al domicilio.
Un anno fa un gruppo di ricercatori ha deciso di studiare se ai pazienti COVID-19 sintomatici ambulatoriali dovesse essere somministrata una terapia anticoagulante o antiaggregante per prevenire gli eventi trombotici segnalati tra alcuni pazienti affetti da COVID-19. I dati raccolti attraverso uno studio randomizzato, in doppio cieco e controllato con placebo suggeriscono un tasso molto basso di complicazioni trombotiche nei pazienti studiati. Per i pazienti COVID-19 ambulatoriali lievemente sintomatici che sono stati malati a casa per almeno una settimana e che rimangono clinicamente stabili e non hanno fattori di rischio per eventi trombotici, non è giustificata una terapia antitrombotica.
Lo studio ACTIV-4B COVID-19 Outpatient Thrombosis Prevention Trial ha incluso pazienti COVID-19 ambulatoriali leggermente sintomatici ma clinicamente stabili che sono stati randomizzati a uno dei quattro bracci. È stata fatta un’assegnazione casuale in un rapporto 1:1:1:1 ad aspirina (81 mg per via orale una volta al giorno; n = 164), apixaban a dose profilattica (2,5 mg per via orale due volte al giorno; n = 165), apixaban a dose terapeutica (5 mg per via orale due volte al giorno; n = 164), o placebo (n = 164) per 45 giorni. L'outcome primario di efficacia per lo studio era un insieme di mortalità per tutte le cause, tromboembolia venosa sintomatica, infarto miocardico, ictus, attacco ischemico transitorio, embolia sistemica, eventi avversi maggiori agli arti e ospedalizzazione per causa cardiovascolare o polmonare a 45 giorni. L'outcome primario di sicurezza è stato il sanguinamento a 45 giorni.
Sono stati randomizzati in totale 657 pazienti (età mediana, 54 anni [IQR, 46-59]; 59% donne). I tempi mediani dalla diagnosi alla randomizzazione e dalla randomizzazione all'inizio del trattamento dello studio erano rispettivamente di 7 giorni e 3 giorni. Tra i 558 pazienti che hanno iniziato il trattamento, l’outcome primario si è verificato in 1 paziente (0,7%) nel gruppo aspirina, 1 paziente (0,7%) nel gruppo apixaban da 2,5 mg, 2 pazienti (1,4%) nel gruppo apixaban da 5 mg e 1 paziente (0,7%) nel gruppo placebo.
Le differenze di rischio rispetto al placebo per l’outcome primario sono state dello 0,0% (95% CI non calcolabile) nel gruppo aspirina, dello 0,7% (95% CI, da -2,1% a 4,1%) nel gruppo apixaban da 2,5 mg e dell'1,4% (95% CI, da -1,5% a 5,0%) nel gruppo apixaban da 5 mg. Le differenze di rischio rispetto al placebo per gli eventi emorragici sono state rispettivamente del 2,0% (95% CI, da -2,7% a 6,8%), del 4,5% (95% CI, da -0,7% a 10,2%) e del 6,9% (95% CI, da 1,4% a 12,9%) tra i partecipanti che hanno iniziato la terapia nei gruppi aspirina, apixaban profilattico e apixaban terapeutico, anche se nessuno era grave.
Il Dr. Jean Connors, autore principale dello studio, ematologo al Brigham and Women's Hospital di Boston, ha detto: «I medici che si occupano di pazienti COVID-19 ambulatoriali lievemente sintomatici ci chiedono quale sia il miglior percorso terapeutico per questi pazienti estremamente comuni. Per quelli che hanno superato di una settimana o più il momento della diagnosi di COVID-19, che sono clinicamente stabili e non hanno altri fattori di rischio, i nostri dati mostrano che il miglior corso d'azione è probabilmente non trattare con antitrombotici a meno che non ci siano altre indicazioni per tale trattamento».
Lo studio, interrotto a causa di un tasso di eventi di controllo inferiore al previsto, evidenzia che l’uso di ASA e NOA in pazienti COVID-19 sintomatici ambulatoriali non ha ridotto i tassi di ospedalizzazione rispetto al placebo.
Quali sono le principali implicazioni dell'ACTIV-4B Outpatient Thrombosis Prevention Trial? In primo luogo, i risultati dello studio possono avere effetti diretti nelle decisioni di trattamento nella pratica clinica. Dati i risultati nulli per gli eventi cardiovascolari e polmonari maggiori, attualmente, l'uso di aspirina o apixaban per i pazienti ambulatoriali sintomatici ma stabili con COVID-19 non sembra giustificabile. In secondo luogo, i risultati dell'ACTIV-4B Outpatient Thrombosis Prevention Trial forniscono indicazioni utili per la conduzione di studi sulla terapia antitrombotica nei pazienti ambulatoriali affetti da COVID-19. Sono in corso almeno 10 studi clinici randomizzati in questo contesto. Questi studi stanno testando terapie con agenti antipiastrinici, anticoagulanti orali ed eparine a basso peso molecolare. La maggior parte degli studi sono in aperto e le dimensioni del campione sono variabili. Gli esiti primari più tipici sono la necessità di ospedalizzazione o un insieme di eventi cardiopolmonari maggiori. In un editoriale pubblicato su JAMA, il Dr. Berwanger scrive che i tassi di eventi inferiori al previsto osservati nell'ACTIV-4B Outpatient Thrombosis Prevention Trial dovrebbero indurre i comitati direttivi e i comitati indipendenti di monitoraggio dei dati degli studi in corso a rivedere questioni come la potenza statistica, le scelte dei risultati, la fattibilità del reclutamento e persino l'inutilità.
Fonti: Connors JM, Brooks MM, Sciurba FC, et al. Effect of Antithrombotic Therapy on Clinical Outcomes in Outpatients With Clinically Stable Symptomatic COVID-19: The ACTIV-4B Randomized Clinical Trial. JAMA. Published online October 11, 2021. doi:10.1001/jama.2021.17272
Berwanger O. Antithrombotic Therapy for Outpatients With COVID-19: Implications for Clinical Practice and Future Research. JAMA. Published online October 11, 2021. doi:10.1001/jama.2021.17460
Press Release. NIH ACTIV-4B COVID-19 Outpatient Thrombosis Prevention Trial Ends Early. Brigham and Women's Hospital. June 22, 2021